Kinderwunschbehandlung
- Akupunktur (unterstützend beim Embryotransfer)
- Assisted Hatching (Schlüpfhilfe)
- Donogene Insemination (ADI)
- Embryo Glue
- Homologe intrauterine Insemination
- Hormonstatus und Beurteilung
- Hysterosalpingokontrastsonografie (HyCoSy)
- ICSI - Intrazytoplasmatische Spermieninjektion
- IVF - in vitro Fertilisation
- Immunologische Diagnostik
- Kryokonservierung von Eizellen, Samenzellen und impräg. Eizellen
- Ovulationsstimulation und Ovulationsinduktion
- Strichcürettage des Endometriums zur Lutealphasenbeurteilung
- TESE (in Zusammenarbeit mit Urologen)
- Time-Lapse Analyse (KI gestützt) - Embryoscope
Akupunktur (unterstützend beim Embryotransfer)
Die Akupunktur ist eine traditionelle chinesische Behandlungsmethode. Bei der IVF oder ICSI im Frisch- oder Kryozyklus kann sie begleitend zum Zeitpunkt des Transfers angewandt werden. Sie soll die uterine arterielle Impedanz reduzieren, was zu einer erhöhten Durchblutung des Uterus führen soll. Dadurch kann eine Erhöhung der Schwangerschaftsrate erreicht werden. Die Akupunktur erfolgt einmal zum Zeitpunkt des Embryotransfers und einmal 3 d später.
Assisted Hatching (Schlüpfhilfe)
Die menschliche Eizelle ist von einer Hülle umgegeben, der so genannten Zona pellucida. Diese Hülle umgibt den frühen Embryo bis etwa fünf Tage nach der Befruchtung. Zu diesem Zeitpunkt bezeichnet man den Embryo als Blastocyste.
Leider gibt es einige Faktoren, die dem Embryo das Verlassen seiner Eihülle erschweren oder sogar unmöglich machen können. So kann es beispielsweise sein, dass die Zona pellucida zu hart oder zu dick ist. In einem solchen Problemfall benötigt der Embryo Hilfe, um seine Eihülle verlassen zu können. Diese Hilfe kann ihm das „assisted hatching“, also das „unterstützte Schlüpfen“, bieten. Bei dieser Zusatzbehandlung wird der Eihülle ein kleiner Schlitz zugefügt, der beim Schlüpfen als eine Art Sollbruchstelle fungiert und dem Embryo an dieser Stelle das Verlassen der Zona pellucida ermöglicht. Unter Verwendung eines computergesteuerten Infrarotlasers wird durch einen kurzen Impuls der erwünschte Schlitz erzeugt.
Donogene Insemination (ADI)
Bei genetischen Erkrankungen, erfolglosen Therapien der künstlichen Befruchtungen, beim Fehlen von Spermien, aber auch bei gleichgeschlechtlichen Paaren oder Single-Frauen kann eine Fremdsamenbehandlung als eine Möglichkeit zur Erfüllung Ihres Kinderwunsches in Frage kommen.
Diese als „donogene Insemination“ bezeichnete Behandlungsform beschreibt das direkte Einbringen von Samenzellen eines Spenders in die Gebärmutterhöhle einer Frau. Der Ablauf unterscheidet sich nicht von der Insemination mit dem Samen des Partners. Bei der Insemination werden nach Aufbereitung der Samenflüssigkeit (Dauer etwa 1 Stunde) die Spermien eines Spenders in konzentrierter Form in Nährlösung mit einem dünnen Katheter zum Zeitpunkt des Eisprungs direkt in die Gebärmutterhöhle gebracht. Für eine erfolgreiche Insemination braucht man eine Mindestanzahl beweglicher Spermien. Dies wird durch spezielle Aufbereitungstechniken erreicht. Um die Befruchtungschancen zu erhöhen, kann die Eireifung durch Hormone unterstützt werden.Mit dieser Methode erreicht man eine Geburtenrate von ca. 14 %pro durchgeführter Insemination.
Vor der eigentlichen Behandlung erfolgen in der Samenbank eine ausführliche Beratung und der Kauf der Samenproben.Anschließend kann bereits in unserer Praxis eine Beratung über den organisatorischen Ablauf erfolgen. Wir empfehlen Ihnen, vor Behandlungsbeginn eine juristische und eine psychosoziale Beratung in Anspruch zu nehmen.
Die donogene Insemination ist keine Leistung der Krankenkassen.
Embryo Glue
Ein optimaler Embryotransfer ist ein wichtiger Schritt zum Erreichen einer Schwangerschaft. Wenn der Embryo Kontakt zur Schleimhaut der Gebärmutter hat, beginnt ein intensiver Informationsaustausch zwischen ihm und der Mutter. Der Embryo befindet sich dabei in einer Nährflüssigkeit, die ihm eine Weiterentwicklung ermöglicht. In der Gebärmutterhöhle sammelt sich ebenfalls eine Flüssigkeit an, die zum Zeitpunkt der Einnistung die Substanz Hyaluronan enthält. Diese beeinflusst die Veränderung der Gebärmutterschleimhaut (Endometrium) und die Wechselwirkung zwischen Embryo und Endometrium, sowie die Neubildung von Blutgefässen zur Versorgung des Embryos nach der Einnistung.
Das Transfermedium EMBRYO GLUE® ist eine zähflüssige Lösung, die den wichtigen Stoff Hyaluronan enthält. Die Konsistenz ist ähnlich der von der Gebärmutterschleimhaut abgegebenen Flüssigkeit. Es legt sich schützend um den Embryo und unterstützt durch seine „klebrigen“ Eigenschaften die Kontaktaufnahme zwischen Embryo und Endometrium.
Homologe intrauterine Insemination
Die Insemination wird häufig dann durchgeführt, wenn die Samenzellen das Problem darstellen. Sind Anzahl und Beweglichkeit eingeschränkt oder sind sie verformt, bringt die Insemination durch das Verkürzen des Weges zur Eizelle den gewünschten Erfolg. Über einen dünnen Schlauch (Katheter) werden die Spermien zum Zeitpunkt des Eisprungs direkt in die Gebärmutter eingeleitet. Dazu muss der Samen zuvor aufbereitet werden. Hauptsächlich gesunde und aussichtsreiche Spermien werden dadurch angerichtet und für die Insemination eingesetzt. In der Regel ist gleichzeitig eine Stimulation der Eizellreifung sinnvoll. Meistens dann, wenn zusätzlich zur eingeschränkten Fruchtbarkeit des Mannes auch Zyklusstörungen der Frau vorliegen, oder die schlechte Spermienqualität durch das Vorhandensein mehrerer Eizellen (1-3) ausgeglichen werden soll.
Hormonstatus und Beurteilung
An verschiedenen Zyklustagen können Hormonwerte bestimmt werden, um eine Aussage über den Zyklus der Frau machen zu können. Beispielsweise werden zu Blutungsbeginn Hormonwerte wie zum Beispiel Östrogen, LH, FSH, Androgene und Prolaktin bestimmet, um eine Störung der Eizellreifung ausschließen zu können. Auch das AMH (Anti-Müller-Hormon) ist ein wichtiger Indikator, um Aussagen zur Eizellreserve machen zu können. Die Schilddrüsenhormone sollten ebenfalls überprüft werden, da sich sowohl ein zu niedriger als auch ein zu hoher TSH-Wert negativ auf die Fruchtbarkeit auswirken können. In der zweiten Zyklushälfte werden eventuell die Progesteron- und Östrogenwerte gemessen.
Hysterosalpingokontrastsonografie (HyCoSy)
Die Hysterosalpingokontrastsonografie ist eine ambulant durchgeführte Ultraschalluntersuchung unter Verwendung eines Kontrastmittels, um die Eileiter auf ihre Durchgängigkeit zu überprüfen. Hierbei wir ein dünner Katheter durch den Muttermund in die Gebärmutter eingeführt. Dieser Katheter wird mit Luft geblockt, sodass er nicht mehr verrutschen kann. Nach der Lagekontrolle des Katheters mittels Ultraschalls wird das Kontrastmittel über den Katheter in die Gebärmutterhöhle injiziert. Während der Ultraschalluntersuchung kann man bei frei durchgängigen Eileitern den ungestörten Fluss des Kontrastmittels in den Bauchraum sehen. Die Eileiter können meistens vollständig dargestellt werden. Indirekte Zeichen einer Durchgängigkeit sind Ansammlungen des Kontrastmittels um den entsprechenden Eierstock herum und hinter der Gebärmutter. Bei verschlossenen Eileitern sind diese Phänomene nicht zu beobachten.
ICSI - Intrazytoplasmatische Spermieninjektion
Die Mikro-Injektion ist eine Weiterentwicklung der In-vitro-Fertilisation. Ebenso wie bei der IVF werden der Frau nach einer Hormonstimulation mehrere reife Eizellen entnommen. Unter einem speziellen Mikroskop wird dann ein einzelnes Spermium in eine dünne Pipette aufgezogen und direkt in die Eizelle eingebracht. Das Verfahren heißt deshalb auch intracytoplasmatische Spermieninjektion, kurz ICSI. Diese Methode ist besonders erfolgreich, wenn die Ursache für die Kinderlosigkeit beim Mann liegt, z.B. weil er nur wenige Spermien produziert oder die vorhandenen kaum beweglich sind. Bei der Befruchtung in der Glasschale schaffen es diese Spermien nicht, die Hülle zu durchdringen, von der die Eizelle umgeben ist. Die Mikro-Injektion ahmt somit den natürlichen Vorgang des Eindringens einer Samenzelle in die Eizelle nach. Die eigentliche Befruchtung, nämlich das Verschmelzen der väterlichen und mütterlichen Erbanlagen, ist davon nicht betroffen.
IVF - in vitro Fertilisation
Bei dieser Form der Behandlung erfolgt die Befruchtung außerhalb des Mutterleibes: Ei- und Samenzellen werden in einer Glasschale zusammengebracht und nach der Befruchtung über einen dünnen Schlauch (Katheter) zurück in die Gebärmutter gegeben. In einem ersten Schritt werden die Eierstöcke mit Fruchtbarkeitshormonen zur Reifung mehrerer Eizellen angeregt. Dies erhöht die Erfolgsaussichten der Behandlung. Es werden die gleichen Präparate wie bei einer normalen Stimulation verwendet, jedoch in höherer Dosierung.
Kryokonservierung von Eizellen, Samenzellen und impräg. Eizellen
Nach der hormonellen Stimulation lassen sich durchschnittlich 3 bis 10 Eizellen gewinnen. Dies ist auch gewünscht, da nicht alle Eizellen für die Befruchtung geeignet sind. Pro Zyklus dürfen maximal 3 befruchtete Eizellen in die Gebärmutter übertragen werden, um das Risiko einer Mehrlingsschwangerschaft zu begrenzen. Wenn die Spermien in mehr als 3 Eizellen eingedrungen sind, aber noch keine Verschmelzung der Erbanlagen stattgefunden hat (Vorkernstadium), besteht die Möglichkeit, diese Zellen einzufrieren, sofern sie dafür als geeignet erscheinen. Solange die Erbinformationen von Vater und Mutter noch nicht verschmolzen sind, gilt die Eizelle mit dem Spermium noch nicht als Embryo, also noch nicht als "werdendes Leben". Die Eizellen können in späteren Zyklen aufgetaut und - wie üblich, nach der Verschmelzung, also im Embryonalstadium - in die Gebärmutter übertragen werden. Das Verfahren ist bewährt und sicher, führt jedoch möglicherweise zu niedrigeren Schwangerschaftsraten als bei nicht tiefgefrorenen Eizellen. Auch entwickeln sich nicht alle aufgetauten Eizellen zu Embryonen weiter.
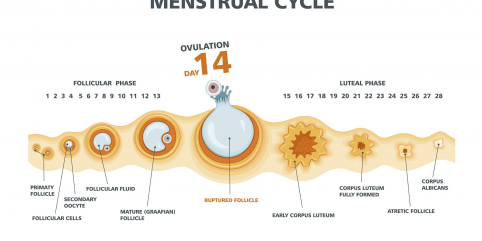
Ovulationsstimulation und Ovulationsinduktion
Die Hormonbehandlung der Frau beginnt meist am dritten Zyklustag, d.h. am dritten Tag der Monatsblutung. Täglich wird eine bestimmte Menge Fruchtbarkeitshormone gespritzt. Die Hormonbehandlung ist mit verschiedenen Präparaten möglich: Einige Präparate (Menotropin) enthalten zwei Hormone, nämlich LH (luteinisierendes Hormon) und FSH (follikelstimulierendes Hormon). Nicht immer ist LH zur Zyklusstimulation notwendig. Viele Frauen bilden selbst genug davon. In diesem Fall steht hochreines FSH zur Verfügung (z.B. Follitropin). Hochreines FSH muss nicht in den Muskel, sondern kann unter die Haut gespritzt werden. Dies können Sie selbst oder Ihr Partner tun, wenn Sie es möchten. Ab dem 8. Zyklustag kontrollieren wir die Eizellreifung mittels Ultraschall und Blutuntersuchungen. Die Dosis des Hormons wird entsprechend dem Erfolg angepasst. Ist der Follikel groß genug, wird der Eisprung mit einem weiteren Hormon, dem humanen Choriongonadotropin (hCG), ausgelöst. Anschließend erfolgt die Befruchtung durch Geschlechtsverkehr
TESE (in Zusammenarbeit mit Urologen)
Ist überhaupt kein Spermium im Samenerguss vorhanden, z.B. bei inoperablen Samenleiterverschlüssen oder nach Tumoroperationen, heißt dies nicht, dass die Medizin am Ende ist. Oft befinden sich befruchtungsfähige Spermien im Nebenhoden oder Hoden. TESE steht für testikuläre Spermienextraktion. Dabei wird eine Gewebeprobe (Biopsie) aus dem Hoden entnommen. Durch diese Verfahren können in bis zu 75% der Fälle doch noch Spermien gefunden werden. Beide Verfahren werden mit der Mikro-Injektion kombiniert. Die Entnahme des Hoden- oder Nebenhodengewebes ist ein kleiner chirurgischer Eingriff. Das Gewebe kann anschließend tiefgefroren werden. Die Entnahme ist oft nur einmal notwendig.
Time-Lapse Analyse (KI gestützt) - Embryoscope
Von Bedeutung sind Methoden, die helfen, das Entwicklungspotential der befruchteten Zellen besser zu beurteilen. Dafür gibt es jetzt eine computergestützte Analyse der Zeitpunkte der Zellteilungen.
Das bedeutet, der Embryo kann sich ungestört im Brutschrank entwickeln, wir müssen ihn nicht zur Beurteilung aus seinem Milieu herausnehmen und können die Teilungsdynamik erfassen und irreguläre Teilungsmuster erkennen. Ohne diese Technologien sehen wir immer nur eine Momentaufnahme zu dem jeweiligen Entwicklungsstand des Embryos. Allerdings, und daran sollten betroffene Paare immer denken, hat es die Natur so eingerichtet, dass nicht jeder Monatszyklus geeignet ist, eine Schwangerschaft entstehen zu lassen.
Weltweit wurden bisher nur einmal am Tag die Eizellen und Embryonen auf ihr Wachstum hin überprüft. Dadurch konnte man feststellen, ob es zu einer Befruchtung gekommen war und ob die Embryonen sich regelrecht entwickelten.
Das Embryoskop ist ein Brutschrank mit Kamera, bei dem alle 20 Minuten 7-8 Aufnahmen vom Embryo gemacht werden, so dass die Embryonen in ihrem Wachstum kontinuierlich untersucht werden.
Dies erlaubt noch besser als bisher, den besten Embryo für den Transfer zu identifizieren und auch festzustellen, ob ein Embryo gar nicht zur Schwangerschaft fähig ist.
Internationale Erfahrungen zeigen, dass die Schwangerschaftsrate dadurch noch einmal deutlich gesteigert werden kann.